Guía de Práctica Clínica - Problema de Salud AUGE N°05
Infarto agudo del miocardio
Descripción y Epidemiología
Se define Infarto Agudo al Miocardio (IAM) con Supradesnivel del segmento ST (SDST) como la evidencia de necrosis miocárdica, electrocardiográfica y enzimática, la cual tiene diversas manifestaciones clínicas.
Habitualmente se produce por obstrucción completa de la arteria coronaria, secundaria a trombosis oclusiva como consecuencia de accidente de placa ateromatosa. Esto determina la ausencia de flujo sanguíneo al miocardio y desarrollo de isquemia grave, que progresa en el tiempo hasta la necrosis transmural del músculo cardíaco. Las consecuencias de este daño progresivo y dependiente del tiempo, se traduce en arritmias, insuficiencia cardíaca, rotura del miocardio y muerte. (1)
FACTORES DE RIESGO
Los factores de riesgo asociados a IAM son antecedentes de hipertensión, diabetes mellitus, tabaquismo, niveles alterados de lípidos, obesidad abdominal y estrés permanente. El consumo diario de frutas o verdura y la actividad física se considera un factor protector ante esta enfermedad. (2,3)
En Chile la prevalencia de los factores de riesgo tradicionales para enfermedades cardiovasculares (CV) según la última Encuesta Nacional de Salud efectuada en nuestro país entre el 2016 y 2017 se encuentra en la tabla n°1 (4)
Tabla n°1: Factores de riesgo cardiovasculares según Encuesta Nacional de Salud 2016-20174
|
Factor de riesgo |
Prevalencia nacional |
|
Sedentarismo |
86.7% |
|
Malnutrición por exceso – Sobrepeso – Obesidad – Obesidad mórbida |
74.2% 39.8% 31.2% 3.2% |
|
Hipertensión arterial |
27.6% |
|
Diabetes Mellitus |
12.3% |
|
Tabaquismo activo |
33.3% |
|
Tabaquismo pasivo |
15.2% |
|
Consumo riesgoso de alcohol |
11.7% |
Criterios clínicos de sospecha
El síntoma más relevante en el IAM es el dolor torácico. Habitualmente el tipo de dolor es opresivo y retroesternal, de más de 20 minutos de duración, de intensidad variable, pudiendo irradiarse a cuello, mandíbulas, hombros, o extremidades superiores. Ocasionalmente el dolor puede ubicarse en la región epigástrica o interescapular.
El infarto en adultos mayores, diabéticos o mujeres puede tener presentación atípica con disnea, fatiga, mareos o sincope, o incluso ser silente. El dolor puede estar asociado a manifestaciones de activación del sistema nervioso autónomo, como palidez, sudoración, taquicardia, agitación psicomotora. El examen físico no se caracteriza por hallazgos específicos, pudiendo haber hipertensión o hipotensión arterial, bradicardia o taquicardia, arritmias o manifestaciones de falla de bomba (crepitaciones pulmonares, tercer ruido o soplo cardíaco). Apoyan la sospecha clínica de IAM la presencia de uno o más factores de riesgo cardiovasculares: sexo masculino o mujer en etapa postmenopáusica, edad mayor de 55-60 años, hipertensión arterial, diabetes mellitus, dislipidemia, tabaquismo, enfermedad vascular arterial periférica, historia de cardiopatía coronaria previa.(1)
Criterios Clínicos del diagnóstico
Ante la sospecha clínica de IAM y con el menor retardo posible (antes de 10 minutos), realizar un electrocardiograma de 12 derivaciones (ECG) 13-14. Este examen permite confirmar la sospecha de IAM con SDST y clasificar el tipo de infarto, estableciendo además algunos elementos de pronóstico.
Los cambios característicos que apoyan el diagnóstico incluyen:
• Elevación del segmento ST en 0.2 mv o más en las derivaciones V2-V3.
• Elevación del segmento ST en más de 0.1mv en las otras derivaciones.
• Presencia de bloqueo completo de rama izquierda o derecha, especialmente si es de novo.
Se ha descrito que el número de derivaciones comprometidas, la localización anterior y la presencia de bloqueo de rama izquierda se asocian a mayor mortalidad.
Enfrentados a la sospecha clínica de IAM con ECG normal, se debe repetir los trazados en forma seriada, pudiendo también en ocasiones ser necesario tomar derivaciones adicionales derechas o posteriores. (V4R, V7, V8). El electrocardiograma debe ser interpretado por un médico entrenado (sea general o especialista). Se ha descrito que los electrocardiógrafos con informes automatizados tienen hasta un 25% de error.(1)
Contexto epidemiológico
Las enfermedades cardiovasculares permanecen como la principal causa de muerte en Chile y en el mundo. La carga de enfermedad cardiovascular representó el año 2015 el 12,97% del total de los AVISA (años de vida ajustados por discapacidad), ocupando el segundo lugar después de las neoplasias (5) y causando un 27.5% del total de defunciones (CIE-10 I00-I99) (28.318 defunciones, tasa 157.27/100.000), a expensas principalmente del ataque cerebrovascular (ACV) con un 30 % y del infarto agudo al miocardio (IAM) con un 29 %. (6)
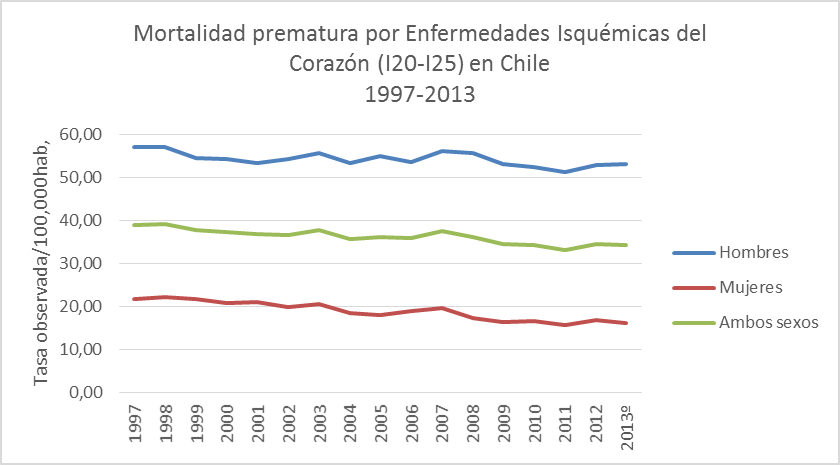
La mortalidad por enfermedades isquémicas del corazón ha presentado una disminución significativa en los últimos 20 años (Ilustración 1) De preocupación, resulta que la mortalidad prematura no ha descendido de forma significativa en los últimos años. (Ilustración 2). (6)
En relación a los egresos hospitalarios durante el año 2018 estos alcanzaron a los a los 11399 con un promedio de días de estada de 9,1 días. Afectando en proporción más a los hombres que a las mujeres con una proporción de 68,6% y 31,4% respectivamente. (7)
La sobrevida a los 12 meses de ocurrido el evento es de un 80% en ambos sexos, con diferencias entre hombres y mujeres con un 83 y 75 % respectivamente.
Ilustración 1: Defunciones y mortalidad por enfermedades isquémicas del corazón en Chile 1997-2015.
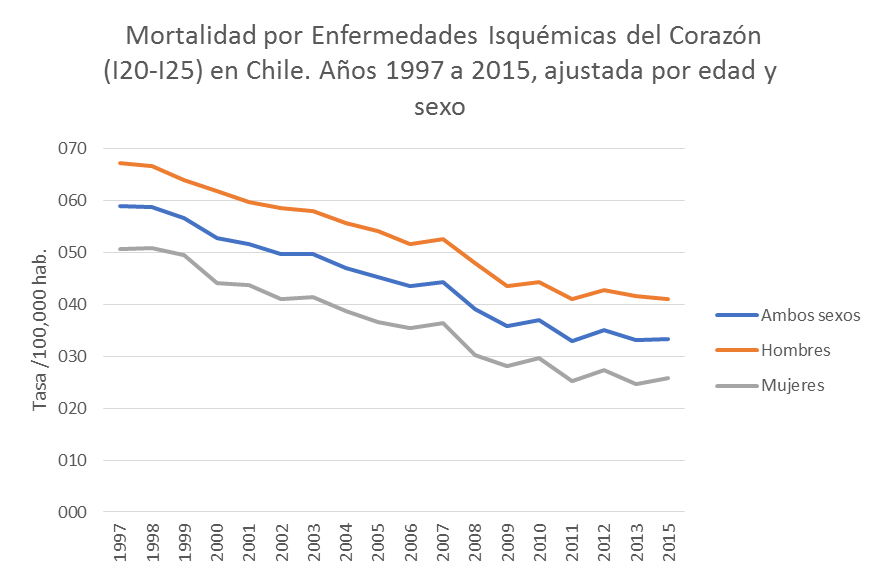
Ilustración 2: Mortalidad prematura por enfermedades isquémicas del corazón en Chile 1997-2013
Dado el impacto poblacional de las enfermedades cardiovasculares, éstas han sido priorizadas por diversos organismos a nivel mundial, entre ellos, la Organización Mundial de la Salud (OMS) a través del Plan de Global para la Prevención y Control de las Enfermedades No Transmisibles 2013-2020, y a nivel nacional, en la Estrategia Nacional de Salud 2011-2020 (8) que compromete metas para lograr disminuir la morbi-mortalidad por infarto, aumentando en 10% la sobrevida proyectada a los 12 meses de estos pacientes, así como también aumentar 50% la cobertura efectiva del tratamiento de hipertensión arterial, principal factor de riesgo.
Finalmente es parte del Régimen de Garantías Explícitas de Salud (RGES), que garantiza el acceso al diagnóstico, tratamiento y protección financiera a las personas con determinadas patologías, entre estás el IAM.
Referencias
1. Guía Clínica Infarto agudo al miocardio SDST, 2010 [Internet]. [citado 17 de diciembre de 2018]. Disponible en: https://diprece.minsal.cl/wrdprss_minsal/wp-content/uploads/2014/12/Infarto-Agudo-del-Miocardio.pdf
2. Lanas F, Avezum A, Bautista LE, Diaz R, Luna M, Islam S, et al. Risk factors for acute myocardial infarction in Latin America: the INTERHEART Latin American study. Circulation. 6 de marzo de 2007;115(9):1067-74.
3. Factores de riesgo de infarto agudo del miocardio en América Latina. Rev Panam Salud Pública. diciembre de 2007;22:402-3.
4. ENS-2016-17_PRIMEROS-RESULTADOS.pdf [Internet]. [citado 29 de enero de 2019]. Disponible en: https://www.minsal.cl/wp-content/uploads/2017/11/ENS-2016-17_PRIMEROS-RESULTADOS.pdf
5. Global Burden Disease Compare. [Internet]. Institute for Health Metrics and Evaluation. 2014 [citado 17 de diciembre de 2018]. Disponible en: http://www.healthdata.org/data-visualization/gbd-compare
6. Departamento de Estadísticas e Información en Salud.(DEIS). Base de Datos de egresos hospitalarios y defunciones 2015. Ministerio de Salud de Chile;
7. División de gestión de redes asistenciales. Base de Datos IR GRD Minsal v_3.0 – OBI v_2 – Norma 2014 – SSA/MPV 28-01-2019.
8. Estrategia Nacional para el cumplimiento de los objetivos sanitarios de la década 2011-2020 | Instituto de Salud Pública de Chile [Internet]. [citado 17 de diciembre de 2018]. Disponible en: http://www.ispch.cl/objetivossanitarios
