Guía de práctica clínica - No GES
Sarcopenia
Descripción y Epidemiología
Con el fin de unificar los criterios alrededor del Problema de Salud al que se refiere la presente Guía de Práctica Clínica, se presenta la de Sarcopenia, catalogada como una enfermedad desde el año 2016 (ICD-10-CM [M62.84]) (1,2)
• Contexto Clínico
Definición
La sarcopenia se define como un síndrome caracterizado por una pérdida de masa muscular progresiva y generalizada con pérdida de calidad y fuerza muscular esquelética que se acompaña de un aumento de riesgo de discapacidad física y reducción de la calidad de vida. (1). Es un síndrome que significa una carga económica importante en el sistema de salud por el impacto a corto, mediano y largo plazo. En sujetos con sarcopenia la tasa de mortalidad es 3,6 veces mayor, el deterioro funcional es 3 veces más alto, hay mayores tasas de caídas y de hospitalización (3). La sarcopenia aumenta también el riesgo de enfermedades cardiovasculares, respiratorias, de deterioro cognitivo, trastornos de movilidad, contribuye a la disminución de la calidad de vida, la pérdida de independencia y la necesidad de cuidado a largo plazo (4).
Clasificación
En la práctica clínica la sarcopenia es dividida en primaria y secundaria. La primaria es la relacionada a la edad, cuando no se puede identificar ninguna otra causa, mientras que la secundaria ocurre por una o más causas como inmovilización, inactividad física, enfermedades inflamatorias o endocrinas, cáncer, malnutrición, malabsorción, o trastornos gastrointestinales (5). El European Working Group on Sarcopenia in Older People – EWGSOP2 (4) propone dos subcategorías de sarcopenia:
a. Aguda: duración menor a 6 meses, usualmente asociada a una enfermedad o lesión aguda.
b. Crónica: duración mayor a 6 meses, relacionada a condiciones crónicas y progresivas y a aumento del riesgo de mortalidad.
• Factores de riesgo
Los factores intrínsecos son la edad, deficiencias de hormonas sexuales, presencia de comorbilidades como diabetes, EPOC, enfermedades reumáticas, osteoartritis, cáncer, trastornos neurológicos, enfermedad renal crónica, desnutrición, malabsorción, mal nutrición por exceso, obesidad, así como el uso de algunos fármacos (inhibidores de ACE, corticosteroides y medicamentos que llevan a anorexia). Los factores del estilo de vida asociados con mayor riesgo de sarcopenia son el cigarrillo, el exceso de consumo alcohol, la disminución del nivel de actividad física y la inmovilización prolongada (4), (5,6).
• Manifestaciones clínicas
Criterios de diagnóstico
En 2018 el grupo de trabajo de la International Conference on Sarcopenia and Frailty Research (ICSFR) elaboró una guía clínica para personas mayores con sarcopenia y recomendó que toda persona de 65 años y más debería ser evaluada para sarcopenia anualmente o después de un evento importante de salud (7).
La definición operacional de sarcopenia más frecuentemente citada en las publicaciones internacionales corresponde a la propuesta en 2010 por el Grupo de Trabajo Europeo sobre Sarcopenia en personas mayores (EWGSOP1)(8) cuyo algoritmo diagnóstico propone como variable primaria el desempeño físico medido a través de la velocidad de marcha para posteriormente evaluar fuerza y masa muscular.
El Consenso actualizado en 2019 del EWGSOP2 (4) propone usar la baja fuerza muscular como el parámetro primario de sarcopenia considerando que la fuerza muscular es la medida más confiable de la función muscular. El diagnóstico se confirma por la presencia de baja cantidad o calidad muscular y para clasificar la gravedad se mide el desempeño físico.
Criterios diagnósticos de sarcopenia según el EWGSOP2 (4):
Criterio 1: Baja fuerza muscular
Criterio 2: Baja cantidad o calidad muscular
Criterio 3: Bajo desempeño físico
El criterio 1 indica probable sarcopenia, el diagnóstico es confirmado agregando el criterio 2 y es considerada grave cuando se cumplen los criterios 1, 2 y 3.
Figura 1. Algoritmo propuesto por el EWGSOP2 para encontrar casos, diagnosticar y cuantificar la gravedad de la sarcopenia en la práctica clínica (4).
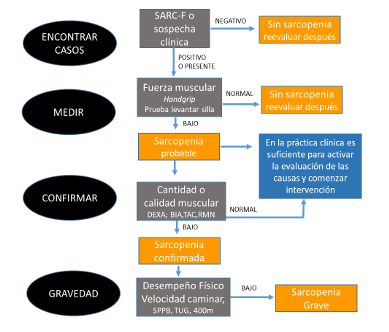
Traducido al idioma español por el programa nacional de personas mayores de la Fuente: Sarcopenia: Revised European consensus on definition and diagnosis
https://www.ncbi.nlm.nih.gov/core/lw/2.0/html/tileshop_pmc/tileshop_pmc_inline.html?title=Click%20on%20image%20to%20zoom&p=PMC3&id=6322506_afy169f01.jpg
La Figura 1 resume el algoritmo propuesto por el EWGSOP2(4) para encontrar casos, diagnosticar y cuantificar la gravedad de la sarcopenia en la práctica clínica:
1.- Encontrar casos: el EWGSOP2, así como el grupo ICFRS (7), propone el uso del “SARC-F” que es un cuestionario simple y rápido de screening para sarcopenia en la práctica clínica, validado en diversos países, adaptado y validado al español (9).El instrumento incluye 5 componentes de auto reporte de la percepción sobre la limitación en fuerza muscular, habilidad para caminar, levantarse de la silla, subir escaleras y la presencia de caídas. Sin embargo, un estudio reciente efectuado en Chile muestra que SARC-F, aunque tiene una excelente especificidad (97.4%), tiene una bajísima sensibilidad 14,5% para el diagnóstico de sarcopenia (10).
2.- Medir fuerza muscular: se propone usar la fuerza de prensión manual (handgrip) que es un método simple y de bajo costo que sirve también para estratificar el riesgo de mortalidad y de enfermedad cardiovascular (1). Sin embargo, si no se cuenta con el instrumento para su evaluación, esta medición puede ser reemplazado por el test de sentadillas, que consiste en levantarse desde una silla sin brazos y volverse a sentar 5 veces (11).
3.- Confirmar diagnóstico de sarcopenia: midiendo la calidad o cantidad muscular. La resonancia magnética nuclear (RMN) y la tomografía computadorizada (TC) son los gold standards, pero dado el costo y disponibilidad el DEXA es el instrumento más usado para cuantificar la masa muscular. Los valores pueden ser expresados como masa muscular esquelética apendicular (en valores absolutos) o el índice de masa muscular esquelética (ajustada por el tamaño corporal, peso corporal o IMC). La bioimpedancia eléctrica (BIA) también puede ser una alternativa, pero tiene baja validación (4). Sin embargo, considerando que ninguno de estos métodos está disponible a nivel de la atención primaria, el otro método ampliamente utilizado son las ecuaciones antropométricas que permiten calcular la masa muscular y que son rápidas y fáciles de efectuar y de bajo costo. En Chile tenemos ecuaciones antropométricas validadas para la población chilena que incluyen las variables antropométricas altura de rodilla, peso, circunferencia de pantorrilla, circunferencia de cadera y dinamometría, sexo y edad y tienen alta concordancia con los resultados determinados por DEXA (12).
4.- Clasificar la gravedad: medir el desempeño físico usando las pruebas de velocidad de caminar, la Short Performance Physical Battery (SPPB), la prueba de TUG y de 400 metros de caminata. El algoritmo EWGSOP2 considera la prueba de velocidad de marcha una prueba segura y rápida para predecir el impacto de la sarcopenia en discapacidad, deterioro cognitivo, necesidad de hospitalización, caídas y hospitalización (13).
Tabla 1. Criterios de corte para sarcopenia según EWGSOP2 (4) considerando fuerza muscular, masa muscular y desempeño físico en hombres y mujeres.
|
|
HOMBRE |
MUJER |
|
FUERZA MUSCULAR BAJA |
||
|
Dinamometría de mano |
<27 kg |
<16 kg* |
|
Levantarse 5 veces desde una silla (sentadillas) |
>15 segundos |
|
|
MASA MUSCULAR BAJA |
||
|
Masa muscular esquelética apendicular |
<20 kg |
<15 kg |
|
Índice masa muscular esquelética |
<7,0 kg/m2 ** |
<5,5 kg/m2 ** |
|
DESEMPEÑO FÍSICO BAJO |
||
|
Velocidad de caminar |
≤0,8 m/segundo |
|
|
Short Performance Physical Battery |
≤8 puntos |
|
|
TUG |
≥20 segundos |
|
|
400 metros de caminada |
≥6 minutos o no terminarlo |
|
*≤ 15 kg punto de corte propuesto para mujeres chilenas (14)
**<7,19 kg/m2 y <5,77 kg/m2 propuestos para hombres y mujeres chilenos respectivamente utilizando DEXA y <7,45 y <5,88 utilizando la ecuación antropométrica(14)
En Chile, en una iniciativa de innovación tecnológica apoyada por el MINSAL, tanto la ecuación antropométrica como el diagnóstico utilizando el algoritmo de EWGSOP1, están disponibles mediante una herramienta tecnológica (software) que permite el diagnóstico desde un computador o teléfono inteligente (15).
Superposición con otras patologías
Además de los factores de riesgo previamente descritos, en el caso de la sarcopenia es importante señalar la importante superposición de esta enfermedad con otras condiciones. La más frecuente es la sobreposición de sarcopenia con fragilidad la que puede llegar hasta el 60% de los casos de sarcopenia en personas con fragilidad (16).
La segunda corresponde a osteoporosis que cuando se sobrepone con sarcopenia constituyen la osteosarcopenia, entidad cuyas consecuencias sobre la salud son aún más graves que la de cada una de las enfermedades por separado. En Chile encontramos que en un 40,8% de las personas con osteoporosis son sarcopénicas y 34,4% de las personas con sarcopenia padecen osteoporosis (17) La coexistencia de sarcopenia y depresión es también muy importante, especialmente en personas de 80 años y más en que la sarcopenia está presente en el 62,6% de las personas que padecen depresión (18).
Estos antecedentes hacen perentorio el screening de sarcopenia en personas con factores de riesgo presentes y además en aquellas diagnosticadas con alguna de las patologías descritas.
• Contexto Epidemiológico
Es un síndrome de gran importancia en salud pública por su gran magnitud y severas consecuencias. Aunque la prevalencia estimada de sarcopenia depende de la definición utilizada y de las poblaciones estudiadas, globalmente se estima que afecta a más de 50 millones de personas y que en 40 años esta cifra se cuadriplicará.
Las prevalencias de sarcopenia reportadas se ubican en un amplio rango que fluctúa entre 5% y 40% en población de 60 años y más (19) dependiendo de la definición utilizada y de la población estudiada.
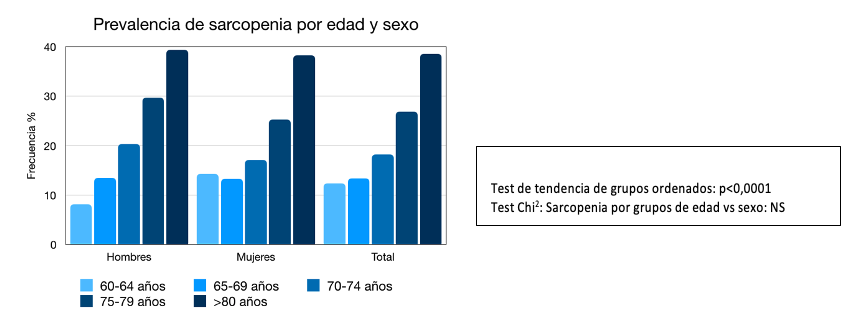
Globalmente la prevalencia aumenta con la edad, pudiendo alcanzar hasta 50% en personas de 80 años y más (8) Se ha observado que este aumento asociado a la edad, es más pronunciado en hombres que en mujeres. Por otra parte se han descrito prevalencias mayores en personas con bajos ingresos (20,21) y en personas institucionalizadas, en las cuales las cifras superan el 30% (22)
También se han observado diferencias étnicas, con prevalencias mayores en países asiáticos y menores en personas de piel oscura. La definición operacional de sarcopenia más utilizada en la actualidad corresponde a la propuesta en 2010 por el Grupo de Trabajo Europeo sobre Sarcopenia en personas mayores (EWGSOP) (8) Utilizando esta definición las prevalencias de sarcopenia en América Latina, varían desde 11,5 a 33,4% (23–25).
Utilizando el algoritmo diagnóstico propuesto por EWGSOP 2010 (8), en Chile, en una muestra de 1006 personas de 60 años y más viviendo en la comunidad, se estimó que la prevalencia de sarcopenia es de 19,1%, similar en hombres y mujeres (19,4% vs 18,9%; respectivamente) con importante aumento con la edad, alcanzando cifras cercanas al 40% en personas de 80 años y más (26).
Referencias
1. Anker SD, Morley JE, von Haehling S. Welcome to the ICD-10 code for sarcopenia. J Cachexia Sarcopenia Muscle. 2016;7(5):512-4.
2. Cao L, Morley JE. Sarcopenia Is Recognized as an Independent Condition by an International Classification of Disease, Tenth Revision, Clinical Modification (ICD-10-CM) Code. J Am Med Dir Assoc. 01 de 2016;17(8):675-7.
3. Beaudart C, Zaaria M, Pasleau F, Reginster J-Y, Bruyère O. Health Outcomes of Sarcopenia: A Systematic Review and Meta-Analysis. PloS One. 2017;12(1):e0169548.
4. Cruz-Jentoft AJ, Bahat G, Bauer J, Boirie Y, Bruyère O, Cederholm T, et al. Sarcopenia: revised European consensus on definition and diagnosis. Age Ageing. 01 de 2019;48(1):16-31.
5. Liguori I, Russo G, Aran L, Bulli G, Curcio F, Della-Morte D, et al. Sarcopenia: assessment of disease burden and strategies to improve outcomes. Clin Interv Aging. 2018;13:913-27.
6. Dennison EM, Sayer AA, Cooper C. Epidemiology of sarcopenia and insight into possible therapeutic targets. Nat Rev Rheumatol. junio de 2017;13(6):340-7.
7. Dent E, Morley JE, Cruz-Jentoft AJ, Arai H, Kritchevsky SB, Guralnik J, et al. International Clinical Practice Guidelines for Sarcopenia (ICFSR): Screening, Diagnosis and Management. J Nutr Health Aging. 1 de diciembre de 2018;22(10):1148-61.
8. Cruz-Jentoft AJ, Baeyens JP, Bauer JM, Boirie Y, Cederholm T, Landi F, et al. Sarcopenia: European consensus on definition and diagnosis: Report of the European Working Group on Sarcopenia in Older People. Age Ageing. julio de 2010;39(4):412-23.
9. Lorena Parra-Rodríguez, Claudia Szlejf,, et al. Cross-cultural adaptation and validation of the spanish-language version of the sarc-f to assess sarcopenia in mexican community-dwelling older adults. JAMDA. 2016;17(12):1142-6.
10. Albala C, M. C. (s.f.). Low Sensibility makes SARC-F Unsuitable as Screening Tool for Detecting Older Chileans at High Risk of Sarcopenia.
11. Guralnik JM, Simonsick EM, Ferrucci L, Glynn RJ, Berkman LF, Blazer DG, et al. A short physical performance battery assessing lower extremity function: association with self-reported disability and prediction of mortality and nursing home admission. J Gerontol. marzo de 1994;49(2):M85-94.
12. Lera et al. Anthropometric model for the prediction of appendicular skeletal muscle mass in Chilean older adults. Nutr Hosp. 2014;29(3):611-7.
13. Cruz-Jentoft AJ, Sayer AA. Sarcopenia. Lancet Lond Engl. 29 de junio de 2019;393(10191):2636-46.
14. Lera L, Ángel B, Sánchez H, Picrin Y, Hormazabal MJ, Quiero A, et al. Estimación y validación de
puntos de corte de índice de masa muscular esquelética para la identificación de sarcopenia en adultos mayores chilenos. Nutr Hosp. marzo de 2015;31(3):1187-97.
15. Lera L, Angel B, Márquez C, Saguez R, Albala C. Software for the Diagnosis of Sarcopenia in Community-Dwelling Older Adults: Design and Validation Study. JMIR Med Inform [Internet]. 13 de abril de 2020 [citado 19 de mayo de 2020];8(4). Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7186874/
16. Mijnarends DM, Schols JMGA, Meijers JMM, Tan FES, Verlaan S, Luiking YC, et al. Instruments to assess sarcopenia and physical frailty in older people living in a community (care) setting: similarities and discrepancies. J Am Med Dir Assoc. abril de 2015;16(4):301-8.
17. Albala C., M. C. Osteosarcopenia and mortality in older Chileans. . Eur Geriatr Med. 2018;9(1):121-2.
18. C Albala, C. M. Depression as predictor of sarcopenia in Older Chileans.The ALEXANDROS Study. J Caquexia Sarcopenia Muscle. 2018;9(6):1136.
19. Keller K. Sarcopenia. Wien Med Wochenschr 1946. mayo de 2019;169(7-8):157-72.
20. Doherty TJ. Invited review: Aging and sarcopenia. J Appl Physiol Bethesda Md 1985. octubre de 2003;95(4):1717-27.
21. Morley JE at al. Sarcopenia. J Lab Clin Med. 2001;
22. Landi F, Liperoti R, Fusco D, Mastropaolo S, Quattrociocchi D, Proia A, et al. Prevalence and risk factors of sarcopenia among nursing home older residents. J Gerontol A Biol Sci Med Sci. enero de 2012;67(1):48-55.
23. da Silva Alexandre T, de Oliveira Duarte YA, Ferreira Santos JL, Wong R, Lebrão ML. Sarcopenia according to the european working group on sarcopenia in older people (EWGSOP) versus Dynapenia as a risk factor for disability in the elderly. J Nutr Health Aging. mayo de 2014;18(5):547-53.
24. Diz JBM, Leopoldino AAO, Moreira B de S, Henschke N, Dias RC, Pereira LSM, et al. Prevalence of sarcopenia in older Brazilians: A systematic review and meta-analysis. Geriatr Gerontol Int. enero de 2017;17(1):5-16.
25. Samper-Ternent R, Reyes-Ortiz C, Ottenbacher KJ, Cano CA. Frailty and sarcopenia in Bogotá: results from the SABE Bogotá Study. Aging Clin Exp Res. abril de 2017;29(2):265-72.
26. Lera L, Albala C, Sánchez H, Angel B, Hormazabal MJ, Márquez C, et al. Prevalence of Sarcopenia in Community-Dwelling Chilean Elders According to an Adapted Version of the European Working Group on Sarcopenia in Older People (EWGSOP) Criteria. J Frailty Aging. 2017;6(1):12-7.
27. Lera et al. Comparison between the revised and the first versión of the European Consensus for the diagnostic of sarcopenia in a follow-up study of Chilean older people. J Cachexia Sarcopenia Muscle. 2020;
28. Gielen E, O’Neill TW, Pye SR, Adams JE, Wu FC, Laurent MR, et al. Endocrine determinants of incident sarcopenia in middle-aged and elderly European men. J Cachexia Sarcopenia Muscle. septiembre de 2015;6(3):242-52.
29. Yu R, Wong M, Leung J, Lee J, Auyeung TW, Woo J. Incidence, reversibility, risk factors and the protective effect of high body mass index against sarcopenia in community-dwelling older Chinese adults. Geriatr Gerontol Int. febrero de 2014;14 Suppl 1:15-28.
30. Dodds RM, Granic A, Davies K, Kirkwood TBL, Jagger C, Sayer AA. Prevalence and incidence of sarcopenia in the very old: findings from the Newcastle 85+ Study. J Cachexia Sarcopenia Muscle. abril de 2017;8(2):229-37.
31. Locquet M, Beaudart C, Petermans J, Reginster J-Y, Bruyère O. EWGSOP2 Versus EWGSOP1: Impact on the Prevalence of Sarcopenia and Its Major Health Consequences. J Am Med Dir Assoc. 2019;20(3):384-5.
32. Janssen I, Shepard DS, Katzmarzyk PT, Roubenoff R. The healthcare costs of sarcopenia in the United States. J Am Geriatr Soc. enero de 2004;52(1):80-5.
33. Morley JE, Anker SD, von Haehling S. Prevalence, incidence, and clinical impact of sarcopenia: facts, numbers, and epidemiology-update 2014. J Cachexia Sarcopenia Muscle. diciembre de 2014;5(4):253-9.