Guía de Práctica Clínica - Problema de Salud AUGE N° 04
Cuidados Paliativos Oncológicos
Descripción y Epidemiología
Descripción
Durante las últimas décadas, asistimos a un acelerado envejecimiento de nuestra población. Entre 1950 y 2015 aumentó en 25 años la expectativa de vida de los chilenos y en menos de tres décadas, el grupo de mayores de 60 años pasó de ser el 10% del total de la población del país al 20%. Este cambio en la pirámide poblacional determina un progresivo aumento de las patologías crónicas y de enfermedades no transmisibles, lo que se proyecta en mayores requerimientos de cuidados, especialmente en etapas avanzadas de las enfermedades crónicas(1) .
Los cánceres han aumentado conforme ha crecido la expectativa de vida, posicionándose actualmente como la segunda causa de muerte a nivel nacional y como primera causa en algunas regiones del país (1). En este contexto se está desarrollado una Política Nacional en Cáncer, cuyos principios orientadores responden al marco conceptual de la historia natural de la enfermedad y de sus niveles de prevención, en ella se define y releva la importancia de la provisión temprana de cuidados paliativos oncológicos en adultos y niños con cualquier tipo de cáncer.
La Organización Mundial de la Salud (OMS) define a los Cuidados Paliativos como “un planteamiento que permite mejorar la calidad de vida de los pacientes (adultos y niños) y sus allegados cuando afrontan los problemas inherentes a una enfermedad potencialmente mortal, planteamiento que se concreta en la prevención y el alivio del sufrimiento mediante la detección precoz y la correcta evaluación y terapia del dolor y otros problemas, ya sean estos de orden físico, psicosocial o espiritual”(2).
Según estimaciones de la OMS, en un año casi 380 de cada 100.000 adultos requerirán cuidados paliativos al final de su vida, siendo un 34% de ellos portadores de enfermedad oncológica (2).
La heterogeneidad diagnóstica de las personas con cáncer que requieren Cuidados Paliativos (CCPP), genera diversos patrones en el deterioro de su funcionalidad. Como se representa en la Figura nº1, la incorporación de los CCPP precozmente posterior al diagnóstico de la enfermedad permitirá afrontar de mejor manera la carga sintomática y problemas asociados, tanto para el paciente como para sus cuidadores y familiares, mejorando tempranamente la calidad de vida. En la medida en que la enfermedad va avanzando, el rol de los CCPP es más relevante, hasta el punto en que se conviertes en casi la totalidad del tratamiento entregado (2).
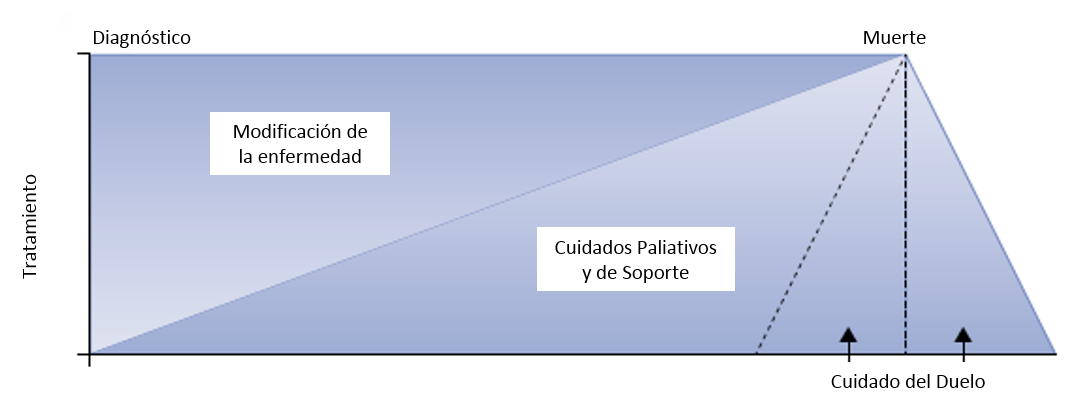
Figura 1: Figura 1: Integración de cuidados paliativos a través de la trayectoria de la enfermedad:
Los cuidados paliativos deben entregarse continuamente desde el diagnóstico hasta el final de la vida. Adaptado de Lancet 2017 (3).
Programa Nacional de Cuidados Paliativos
El Programa Nacional de Alivio del Dolor por Cáncer Avanzado y Cuidados Paliativos emerge en 1994 del Plan Nacional de Cáncer del Ministerio de Salud. Se implementa inicialmente con equipos básicos de cuidados paliativos en 5 centros piloto, a los que pronto se suman nuevos hospitales, alcanzando 16 centros para 1999. En 2000, se incorpora a los Objetivos Sanitarios de la Década (2000-2010) la “reducción de la prevalencia de pacientes terminales con dolor” (4). Con el inicio del Primer Régimen de Garantías Explícitas en Salud en 2004, se incorpora como problema de salud N°4 al “Alivio del Dolor por Cáncer Avanzado y Cuidados Paliativos”, garantizando acceso en 5 días a todo paciente diagnosticado con cáncer avanzado, con protección financiera asociada (5).
En la actualidad, el Programa Nacional de Cuidados Paliativos depende del Departamento de Manejo Integral de Cáncer y Otros Tumores. Existe una amplia red asistencial de cuidados ambulatorios formada por casi un centenar de centros hospitalarios de alta, media y baja complejidad, a la que se asocia una red de cuidados domiciliarios provistos por los niveles primario y secundario de atención. La normativa asociada a este programa se encuentra oficializada como Norma Técnica Nº32, RE Nº129 con fecha 18 de Enero 1999 (Quinta edición 2009., última actualización 2011) (4).
Referencia
- Instituto Nacional de Estadísticas de Chile. Anuario de Estadísticas Vitales 2015 [Internet]. Santiago; 2017. Available from: http://www.ine.cl/docs/default-source/publicaciones/2017/síntesis-de-estadísticas-vitales-2015.pdf?sfvrsn=7
- Ministerio de Salud C. Política Nacional de Cáncer 2016 – 2025. Santiago; 2018.
- Organización Mundial de la Salud. OMS | Cuidados paliativos. WHO [Internet]. 2017 [cited 2018 Jan 3]; Available from: http://www.who.int/mediacentre/factsheets/fs402/es/
- Knaul FM, Farmer PE, Krakauer EL, De Lima L, Bhadelia A, Jiang Kwete X, et al. Alleviating the access abyss in palliative care and pain relief—an imperative of universal health coverage: the Lancet Commission report. Lancet [Internet]. 2017 Oct 11 [cited 2018 Jan 3]; Available from: http://www.ncbi.nlm.nih.gov/pubmed/29032993
- Ministerio de Salud de Chile, Organización Mundial de la Salud. Norma Programa Nacional Alivio del Dolor y Cuidados Paliativos [Internet]. Santiago; 2009. 233 p. Available from: http://www.uss.cl/biblioteca/wp-content/uploads/2016/10/Norma-Programa-Nacional-alivio-del-dolor-por-cáncer-y-cuidados-paliativos-MINSAL.pdf
- Ministerio de Salud de Chile. Garantías explícitas en salud del régimen general de garantías en salud [Internet]. Santiago; 2004. Available from: http://diprece.minsal.cl/wrdprss_minsal/wp-content/uploads/2016/03/Decreto-170_Primer-regimen_2005.pdf
